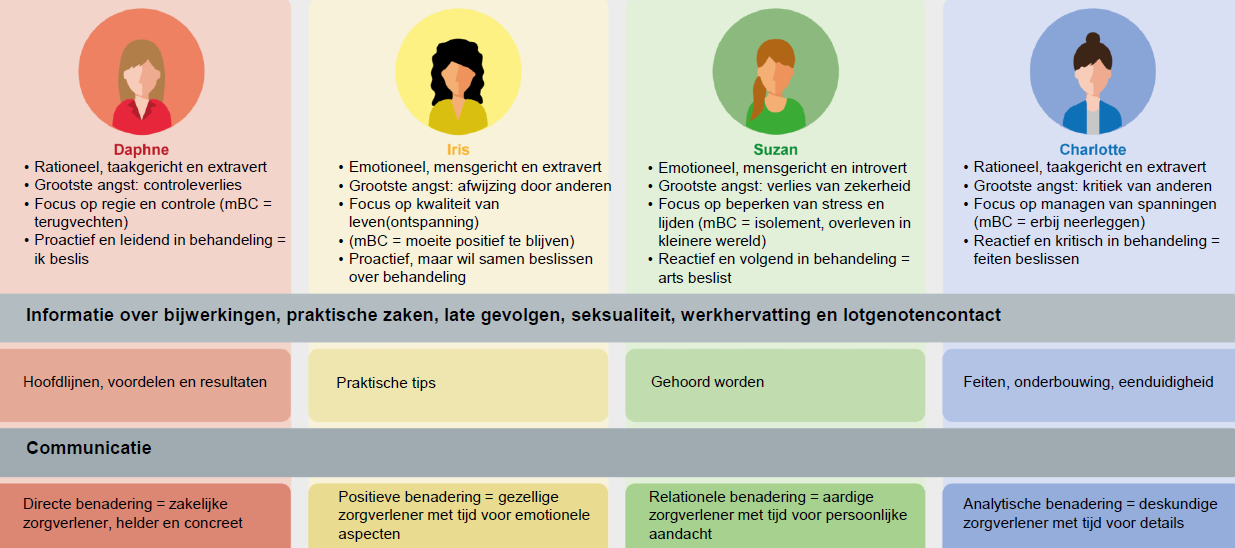
Documentairemaker en presentatrice Linda Hakeboom (35) kreeg vorig jaar augustus de diagnose borstkanker. ‘Je weet dat het heel zwaar wordt, maar ook dat je geen enkele keus hebt. Je stapt in de rollercoaster en gaat gewoon rondjes rijden. Net zolang tot je weer kunt uitstappen.’
‘Een knobbel in mijn borst. Tijdens het inzepen onder de douche voelde ik hem opeens. Ik schrok niet. Welnee, ik was 34. Dan denk je toch niet meteen aan borstkanker? Ik vergat het zelfs. Totdat ik er een paar dagen later opeens weer aan dacht en dat ding er nog steeds bleek te zitten. Mijn vriend vond dat ik naar de huisarts moest, ik dacht dat het niet nodig was. Ik was veel te jong voor borstkanker. 1 op de 7 vrouwen krijgt het, maar je denkt dan toch dat jij niet die ene bent. Het was vast een opgezette klier of zoiets.
Omdat mijn vriend zo aandrong, maakte ik een afspraak. De huisarts stuurde me door naar het ziekenhuis. Voor de zekerheid, het was vast niets, zei hij. Ik kreeg een mammografie en een echo, waar niets duidelijks uitkwam. Behalve dan dat in mijn andere borst ook ‘iets’ werd gezien. Ook hier probeerde men me gerust te stellen. Het was klein, geen reden om me zorgen te maken, ik mocht het nog best een half jaar aankijken. Ik was er opeens helemaal niet meer gerust op en wilde een biopt. Van beiden plekken. Er zat iets wat er niet hoorde en ik wilde weten wat. Die grote knobbel was inderdaad niets om me zorgen te maken, een verdikte klier. Maar dat kleine dingetje aan de andere kant was niet goed. Ik had triple negatieve borstkanker, met uitzaaiingen in de lymfeklieren in mijn oksel.’
‘Het is heel raar om zulk nieuws te krijgen. Superonwerkelijk ook. Kanker is iets dat je in een film ziet. Iets dat over een ander gaat. Maar nu was ik aan de beurt. Omdat ik zo jong ben, werd er erfelijkheidsonderzoek gedaan. Er werd geen mutatie gevonden, maar kanker blijkt wel in mijn vaders familie te zitten. Omdat ik al heel lang geen contact meer met die kant van de familie heb, wist ik dat niet. Dat had ik wel graag willen weten. Het is echt belangrijk dat informatie over kanker in de familie alle familieleden bereikt.’
Eenzaamste dag
‘Er kwamen heel erg twee kanten bij me naar boven. Aan ene kant was er angst en verdriet. Dat ik dat ook bij de mensen om me heen zag, maakte het heftig. Niet alleen ik was bang om dood te gaan, ook zij waren bang om me te verliezen. Dat was heel confronterend. Aan de andere kant voelde ik me strijdlustig. Ik had kanker. Punt. Daar moest ik mee aan de slag, anders ging ik er dood aan. Dat was heel duidelijk. Je weet dat het heel zwaar wordt, maar ook dat je geen enkele keus hebt. Je stapt in de rollercoaster en gaat gewoon rondjes rijden. Net zolang tot je er weer kunt uitstappen.
De dag dat ik een PET-scan kreeg, was de meest eenzame van mijn leven. Ik lag in die tunnel, zó bang dat ik uitzaaiingen had. Ik voelde me beroerd toen ik bij de dokter naar binnen moest die me de uitslag ging vertellen. Doodsbang was ik. Even later stond ik opgelucht weer buiten. Behalve de uitzaaiingen in mijn oksel was er verder niets gevonden. Dit was wat het was. Ik moest aan de bak. Zestien keer chemo, een operatie en twintig bestralingen.’

Echt heftig
‘Het is bizar wat borstkanker en alle behandelingen met je doen. De vermoeidheid is echt niet normaal, opvliegers en het slechte slapen – dat ging nog wel. Dat ik mijn haar verloor, vond ik heel erg. Zonder haar, zonder wenkbrauwen en wimpers zie je er totaal anders uit. Ziek. Er is geen ontsnappen meer aan, ook als je in de spiegel kijkt, zie je de kanker. En anderen zien het ook. Ik zag vrienden heel erg hun best doen om niet te schrikken als ze me zagen, maar zij dachten natuurlijk ook: ‘Jeetje, dit is echt heftig’. Confronterend, alweer. Inmiddels heb ik weer wat haar. Zaterdag ga ik naar kapper om er een model in te laten knippen. Dat is fijn, weer iets gewoons. Het is heel bijzonder om mee te maken dat ik het leven opeens zó waardeer. Dat heb ik nog nooit zo gevoeld. Als je de diagnose borstkanker krijgt, kijk je de dood in de ogen. Dat is verschrikkelijk, maar het maakt het leven ook zoveel waardevoller. Elke dag ben ik me ervan bewust dat ik opsta, dat ik hier ben. Dat had ik voor vorig jaar augustus niet. Toen was gewoon iedere dag een volgende dag. Het is heel raar om mee te maken. Het leven zó waarderen, dat heb ik nog nooit gevoeld. Beetje jammer dat daar kanker voor nodig was.’
“Chemo light”
‘Chemo, borstsparende operatie en bestraling, het is allemaal achter de rug, maar helaas was het niet genoeg. Er zijn nog tumorcellen gevonden, waardoor ik zes maanden aan de chemopillen moet. “Chemo light” noemen ze dat in het ziekenhuis, want de bijwerkingen schijnen minder heftig te zijn dan van de ‘gewone’ chemo, maar de energie ervoor opbrengen wordt steeds lastiger. Ik ga die kuur echt wel doen, maar ik baal ervan. Ik wou dat alle behandelingen achter de rug waren. Elke keer als er weer iets is afgerond, voel ik me zó rot. Dat had ik na de chemo, toen de operatie achter de rug was en ook nadat ik de laatste bestraling had gehad. Alsof dan even doordringt waarmee ik te maken heb. Vroeger was ik nogal een rauwdouwer, niet zeuren, gewoon doorgaan. Dat helpt me nu niet. Dus huil ik, praat erover met familie en maak lange wandelingen met vriendinnen. Het van me af praten maakt het wat lichter, zodat ik weer klaar ben voor het volgende dat komt.’
Diagnose, chemo, operatie, bestraling, als je te horen krijgt dat je borstkanker hebt, komt er veel op je af. B-bewust helpt je om het gesprek met je arts aan te gaan en te ontdekken wat voor jou belangrijk is.