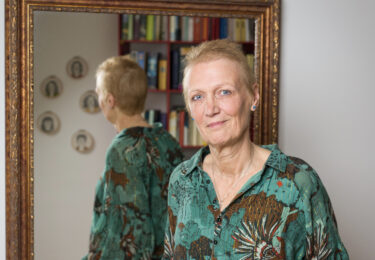Zangeres en theaterpersoonlijkheid Ria Valk (84) kreeg in januari 2025 voor de tweede keer de diagnose borstkanker. Na een pittig behandeltraject schijnt de zon nu weer in haar leven. Een openhartig gesprek over herstel, veerkracht, blijven lachen en zelfs weer optreden.
Voor de tweede keer het borstkankertraject in, dat was bepaald geen feest. ‘De eerste keer was in 2023’, vertelt Ria. ’Toen ben ik alleen geopereerd. Nog geen twee jaar later zat ik op de bank en voelde een klein knobbeltje onder mijn oksel. Hans, mijn man, voelde het ook. Dat was echt schrikken. Ik dacht: hoe kan dat nou, ze hebben het toch weggehaald?’ Het bleek inderdaad weer foute boel. De tweede operatie was pittig, er moest flink wat weefsel worden weggehaald. ‘Ik heb een litteken van zo’n 22 centimeter. Mijn borst is opgevuld met mijn eigen vetweefsel. Toen de arts dat voorstelde, zat ik meteen een beetje te dollen. Ik grapte dat het een goed idee zou zijn om aan beide zijden van mijn taille een paar centimeter weg te nemen. Dan leek ik meteen een beetje op Cher. Ik ben blij met het resultaat in mijn borst, dat heeft de arts prachtig gedaan.’
Fikse dip
Na de operatie volgde er nog een serie bestralingen. ’Die vond ik goed te doen. Ik was langer bezig met naar het ziekenhuis rijden en me uit- en aankleden dan met de bestraling. De manier waarop ik in het ziekenhuis steeds weer ben ontvangen, vind ik fantastisch. Echt, alle lof voor iedereen die daar werkt en je door het hele traject heen helpt.’
Een paar weken na de bestraling kreeg Ria een fikse dip. ‘Ik was hartstikke beroerd, misselijk en had hoofdpijn. Toen ik het ziekenhuis belde, werd me verteld dat dit erbij hoort. Maar ik raakte mezelf een beetje kwijt. Naast de reguliere zorg heb ik daarom ook het alternatieve pad verkend. Ik voel me inmiddels weer beter.’ Ria blijft ook nuchter en realistisch. ’Ik ben geopereerd én bestraald, die behandelingen zijn toch een aanslag op mijn lijf. Ik ben inmiddels ook alweer 84!’
Het leven vieren
Ria voelde zich de afgelopen maanden ontzettend gesteund door iedereen om haar heen. ‘Hans is de rust zelve. Hij heeft me er echt doorheen gesleept. Hij heeft een huis op een eiland bij Loosdrecht. Als we daar met een bootje naartoe varen, voel ik me zo vrij. Dan zit ik over het water te staren en denk ik: wat is het leven toch eigenlijk mooi.’ Ook met haar vriendinnen viert ze het leven, elke dag weer. ‘We kletsen en drinken soms een wijntje samen. Bij één vriendin mag ik altijd komen zwemmen, dat is heel fijn om weer een beetje sterker te worden. Ik doe ook elke dag mee met Nederland in Beweging, op televisie bij omroep Max. Ik vind het belangrijk om weer lekker fit te worden en daarnaast verzorg ik mezelf graag goed: ik ga regelmatig naar de kapper, draag mooie kleding en sieraden. Als ik me een beetje optut, voel ik me meteen stukken beter. Ook de berichten van mijn fans, vooral op de sociale media, vind ik hartverwarmend. Ik maak altijd tijd om op de foto te gaan, waar ik ook ben. In alle eerlijkheid: ik heb er heus niet altijd zin in, maar dat laat ik niet merken. Want die ene foto maakt iemand anders echt gelukkig. Dáár doe ik het dan voor.’
Schaterlachen
In 2013 en in 2019 is Ria ook een keer behandeld voor huidkanker in haar gezicht. ’Daar heb ik toen veel verdriet van gehad, vooral vanwege de gigantische littekens. Mijn arts verzekerde me dat die mooi zouden herstellen en daar heeft hij gelijk in gehad.’ Hoe pittig het leven soms ook kan zijn, bij de pakken neerzitten doet Ria niet. ‘Ik ben niet snel chagrijnig. En anders helpt het me om muziek te maken of te luisteren. Op YouTube kijk ik soms oude optredens terug. Als ik me dan met Vader Abraham weer zie optreden in Griekenland, bijvoorbeeld, zit ik zo weer te schaterlachen.’ Soms pakt ze thuis de microfoon weer op om wat te zingen. ’Het klinkt nog niet helemaal zoals ik wil, maar ik heb een mooi doel om aan te werken. Vanaf dit najaar ga ik met collega’s weer het theater in. Samen met Ben Cramer, Hans de Booij, Astrid Nijgh, Ronnie Tober en Jacques Herb brengen we de Nacht van de Nostalgie ten gehore. Dat wordt weer lachen. Heerlijk om dat met elkaar te kunnen doen. Want een avond helemaal alleen dragen, dat zou ik niet meer kunnen en dat hoeft ook niet.’
Borstkanker komt het vaakst voor bij vrouwen tussen de 50 en 70/75 jaar. Maar ook als je ouder bent, kun je borstkanker krijgen. Voor deze doelgroep hebben we daarom ook informatie op onze website staan. Een paar keer per jaar overleggen we in de ‘expertgroep ouderen’. Nieuwe leden zijn hier welkom! Heb jij op oudere leeftijd borstkanker gekregen en wil je met ons meedenken? Meld je dan aan bij belangenbehartiger Addy Plieger.